
A resistência à insulina é uma alteração metabólica muito comum. Ela está ligada ao risco aumentado de diabetes tipo 2, obesidade, doença cardiovascular, síndrome dos ovários policísticos (SOP) e até problemas no fígado.
Apesar de ser frequente, muitas pessoas nem sabem que têm.
Neste artigo, você vai entender:
- O que é resistência à insulina
- Por que ela acontece
- Quais os sintomas
- Como é feito o diagnóstico
- O que pode ser feito para prevenir e tratar
Quem é a dra. Camila Macêdo?

O metabolismo do açúcar merece cuidado especializado — e é exatamente isso que a Dra. Camila oferece.
Médica endocrinologista formada pela UFRN, com residência em Endocrinologia e Metabologia pela USP e título de especialista pela Sociedade Brasileira de Endocrinologia e Metabologia (SBEM), a Dra. Camila une conhecimento científico a uma escuta atenta para cuidar de cada paciente de forma única.
Com mais de seis anos de experiência, também atua como preceptora (formando novos médicos) e pesquisadora (acompanhando o surgimento de novas terapias). Isso significa que você será atendido(a) por alguém que alia prática clínica, ensino e ciência em benefício da sua saúde.
Mas, acima de tudo, acredita que a verdadeira medicina vai além dos exames e receitas.
É sobre ouvir sua história, compreender suas necessidades e construir um plano de cuidado realista e eficaz.
O resultado? Mais tranquilidade, controle e prevenção de doenças, hábitos saudáveis e qualidade de vida para que você possa:
- Compreender a sua própria saúde
- Estar presente nos momentos que importam
- Sentir-se bem no seu corpo
- Envelhecer com saúde e autonomia
Avaliações de pacientes:



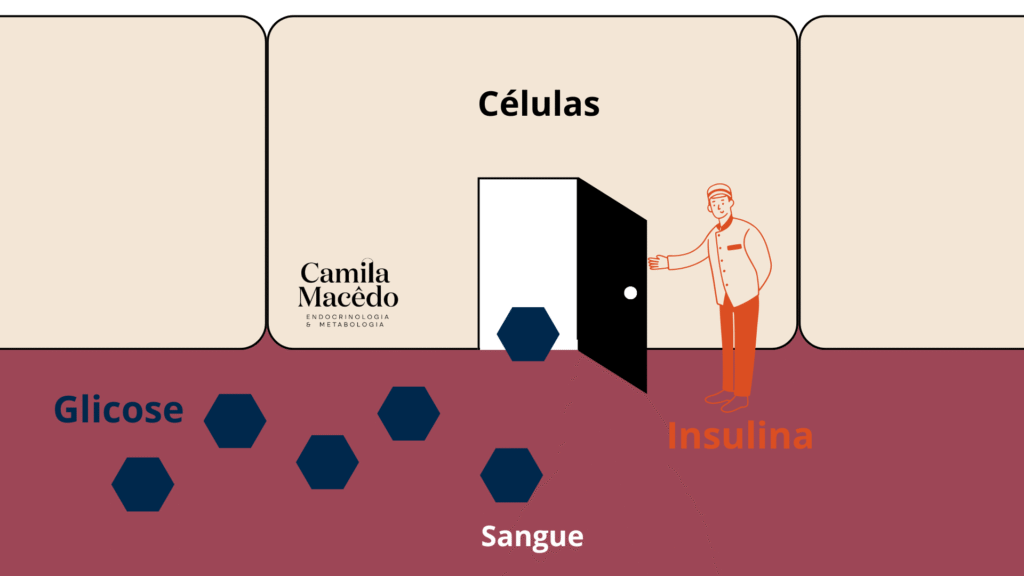
O que é insulina?
A insulina é um hormônio produzido pelo pâncreas. e que atua em todo o nosso corpo.
Ela tem como principal função baixar a glicose no sangue.
E como ela faz isso? A insulina é o “porteiro” que “abre a porta” dos nossos órgãos e das nossas células para a glicose poder entrar e sair do sangue. O principal destino da glicose são os músculos.
Precisamos da glicose porque ela é o combustível dos nossos órgãos e das nossas células. Precisamos ter sempre um nível estável de glicose no sangue.
- Se a glicose está muito baixa, se não tem combustível, o “carro” não sai do lugar, o nosso corpo não funciona
- Se a glicose está muito alta, o combustível “transborda”, esse excesso danifica nossos órgãos e causa problemas no organismo
Nós “enchemos o tanque” quando nos alimentamos. Os alimentos (principalmente os carboidratos) são digeridos e se transformam em glicose. Essa glicose vai ser absorvida no intestino e vai para o sangue.
Quando a glicose chega no sangue, ela fica presa lá. É necessário que a insulina “abra a porta” das células para que ela possa entrar.
O que é resistência à insulina?
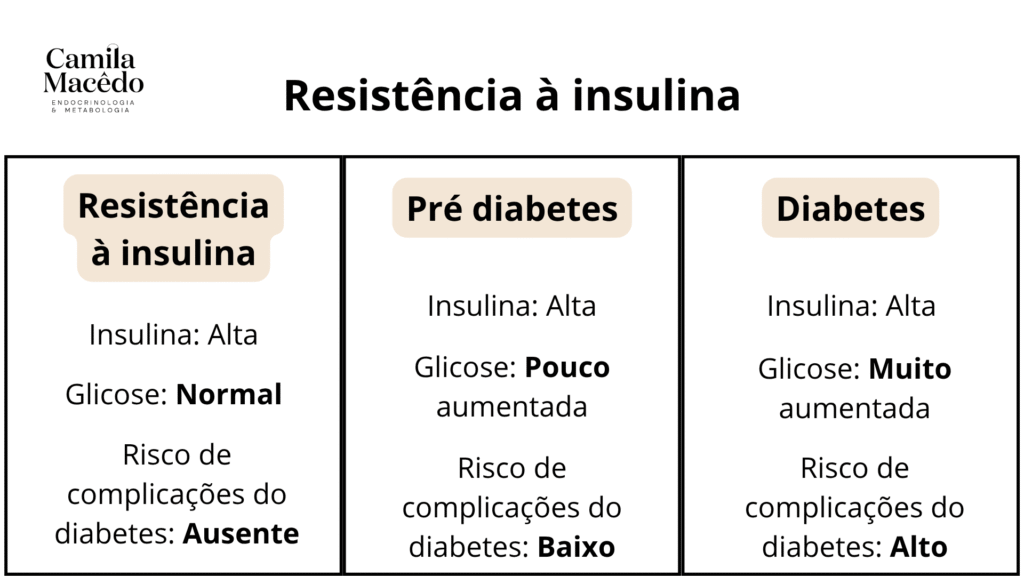
Resistência à insulina significa que a insulina não consegue trabalhar da forma correta, não consegue baixar a glicose no sangue.
Na resistência à insulina, essa “porta” está enferrujada, emperrada. O porteiro (insulina) tem dificuldade para abrir a porta.
A glicose começa a se acumular no sangue. O pâncreas percebe esse aumento e responde produzindo mais insulina. A insulina mais alta (mais porteiros) consegue “empurrar a porta” e fazer a glicose entrar nas células. O nível de glicose fica normal no sangue.
Dessa forma, o pâncreas precisa trabalhar mais, produzir mais insulina do que o normal para manter a glicose normal no sangue.
Com o tempo, o pâncreas fica cansado de trabalhar além do normal. E pode não conseguir mais controlar os níveis de açúcar no sangue. É aí que surge o pré diabetes e, posteriormente o diabetes.
Por que a resistência à insulina acontece?
A resistência à insulina tem relação com inflamação no organismo, que impede a insulina de trabalhar corretamente.
Essa inflamação pode ser causada por:
- Genética (história familiar de diabetes tipo 2)
- Sobrepeso e obesidade
- Sedentarismo
- Alimentação rica em açúcar e ultraprocessados
- Síndrome dos ovários policísticos
- Diabetes gestacional
- Gordura no fígado
- Inflamações crônicas no organismo
- Medicações também podem aumentar a resistência à insulina
Esses fatores fazem com que a insulina perca a sua capacidade de agir, dificultando o controle da glicose no sangue.
Qual a relação entre resistência à insulina e diabetes?
A resistência à insulina é a causa do diabetes.
Importante ressaltar que aqui estamos falando do diabetes mellitus tipo 2. Outros tipos de diabetes podem não ter relação com a resistência à insulina.
Assim, a resistência à insulina é um processo contínuo. E quando ela vai ficando mais grave, o diabetes vai se desenvolvendo.
Como assim? Imagine a chuva.
- Se você imaginou um chuvisco, uma garoa, isso é chuva
- Se você imaginou uma chuva mais forte, também é chuva
- E uma tempestade também!

A diferença está na intensidade e nas consequências.
A resistência à insulina costuma começar mais “fraca” e, se não fazemos nada para reverter, pode ir se agravando. Nesse processo, o açúcar começa a ficar cada vez mais alto no sangue. E quando ultrapassa determinados níveis, aumenta o risco das complicações relacionadas ao diabetes.
Quais os sintomas da resistência à insulina?
O grande perigo da resistência à insulina é que na maior parte das vezes ela não tem sintomas. Ou os sintomas não são percebidos.
Ela pode causar:
- Dificuldade para perder peso
- Ganho de peso abdominal
- Pele escurecida em regiões como pescoço e axilas (acantose nigricans)
Por isso, é importante estar atento a fatores de risco e procurar avaliação médica.
Quais exames confirmam resistência à insulina?
O diagnóstico envolve a análise dos sintomas, histórico médico, exame físico e exames laboratoriais, como:
- Glicemia de jejum
- Hemoglobina glicada
- Teste oral de tolerância à glicose
- Perfil lipídico (colesterol total e frações + triglicérides)
- Avaliação da composição corporal
- Ultrassom abdominal (em casos de gordura no fígado)
Como podemos identificar a resistência à insulina?
A resistência à insulina pode fazer parte de um quadro maior: a síndrome metabólica.
Ela é diagnosticada quando a pessoa tem três ou mais dos seguintes critérios:
- Aumento da circunferência abdominal
- Homens: ≥ 94 cm (alto risco ≥ 102 cm)
- Mulheres: ≥ 80 cm (alto risco ≥ 88 cm)
- Homens: ≥ 94 cm (alto risco ≥ 102 cm)
- Pressão alta (≥ 130/85 mmHg)
- Triglicerídeos altos (≥ 150 mg/dL)
- Colesterol HDL baixo
- Homens: ≤ 40 mg/dL
- Mulheres: ≤ 50 mg/dL
- Homens: ≤ 40 mg/dL
- Glicose elevada (jejum ≥ 100 mg/dL ou hemoglobina glicada ≥ 5,7%)
Como medir a circunferência abdominal?
- Use uma fita métrica flexível e inelástica.
- A pessoa deve estar em pé, relaxada e com a barriga livre de roupas.
- Posicione a fita na altura do ponto médio entre a última costela e a crista ilíaca (osso do quadril).
- A fita deve estar alinhada horizontalmente ao redor do abdômen.
- Não aperte demais a fita e não prenda a respiração durante a medição.
- Leia a medida no final de uma expiração normal.
- Evite medir após grandes refeições ou com a bexiga cheia.

Quais doenças estão associadas à resistência à insulina?
A resistência à insulina está ligada a várias outras doenças importantes:
- Diabetes tipo 2
- Doença hepática gordurosa não alcoólica (gordura no fígado)
- Síndrome dos ovários policísticos (SOP)
- Hipertensão arterial
- Colesterol alto
- Aterosclerose e risco cardiovascular
- Obesidade e doenças metabólicas
- Alguns tipos de câncer
- Demência e outras doenças do envelhecimento
Quais são os tratamentos para resistência à insulina?
O tratamento envolve principalmente mudanças no estilo de vida. E essas mudanças fazem uma grande diferença!
1. Alimentação
- Reduzir o consumo de açúcares e carboidratos simples
- Priorizar alimentos com fibras (frutas, legumes, grãos integrais)
- Evitar bebidas açucaradas (refrigerantes, sucos prontos ou até mesmo sucos naturais)
- Preferir refeições com boa combinação de proteínas e gorduras boas
- Controlar a ingestão de calorias
2. Atividade física
- Pelo menos 150 minutos de exercícios aeróbicos por semana
- Exemplos: caminhada, bicicleta ou natação
- Exemplos: caminhada, bicicleta ou natação
- Treino de força para estimular os músculos a “gastar” a glicose
- Exemplos: musculação, pilates, exercícios com o peso do próprio corpo
- Exemplos: musculação, pilates, exercícios com o peso do próprio corpo

3. Perda de peso
- Perder de 7% a 10% do peso corporal já ajuda a melhorar a sensibilidade à insulina
4. Medicamentos
- Em alguns casos, o médico pode indicar o uso de medicamentos
Como prevenir a resistência à insulina?
A boa notícia é que resistência à insulina pode ser prevenida!
Veja os principais hábitos que ajudam a manter a saúde metabólica:
- Alimentação equilibrada e rica em fibras
- Prática regular de atividade física
- Manutenção de um peso saudável
- Sono de qualidade
- Evitar cigarro e bebidas alcoólicas
- Fazer check-ups regulares, principalmente se há histórico familiar de diabetes
A resistência à insulina tem cura?
Não existe “cura” no sentido tradicional, mas a condição pode ser revertida, especialmente se for identificada precocemente.
Com mudanças no estilo de vida, é possível:
- Reduzir os níveis de insulina
- Controlar a glicemia
- Prevenir o desenvolvimento de diabetes tipo 2
Com as mudanças certas, é possível reduzir pela metade o risco de desenvolver diabetes!

Cuidar agora faz diferença no futuro
A resistência à insulina não é uma sentença, mas um alerta.
Entender o que está acontecendo com o seu corpo e agir agora pode evitar problemas maiores no futuro, como o diabetes tipo 2 ou doenças cardiovasculares.
Gostaria de mais informações?
Confere essa entrevista da dra. Camila falando sobre o assunto!
Se você tem histórico familiar, sobrepeso ou outros fatores de risco, agende uma consulta.
Quanto antes o diagnóstico for feito, melhor o resultado do tratamento!
Nota: Este artigo foi escrito em uma linguagem simples e acessível para proporcionar uma leitura mais clara e agradável para quem não é da área da saúde. Também é importante lembrar que cada pessoa é única, e apenas uma consulta médica pode avaliar seu caso de forma individualizada e definir se há necessidade de exames, diagnósticos ou tratamentos específicos. Não substitua a avaliação de um profissional especializado.
As imagens e gráficos são próprios ou podem ser encontrados nos sites Yandex ou Freepik.
Referências:
Diretriz da Sociedade Brasileira de Diabetes
Guidelines da American Diabetes Association

Respostas de 4